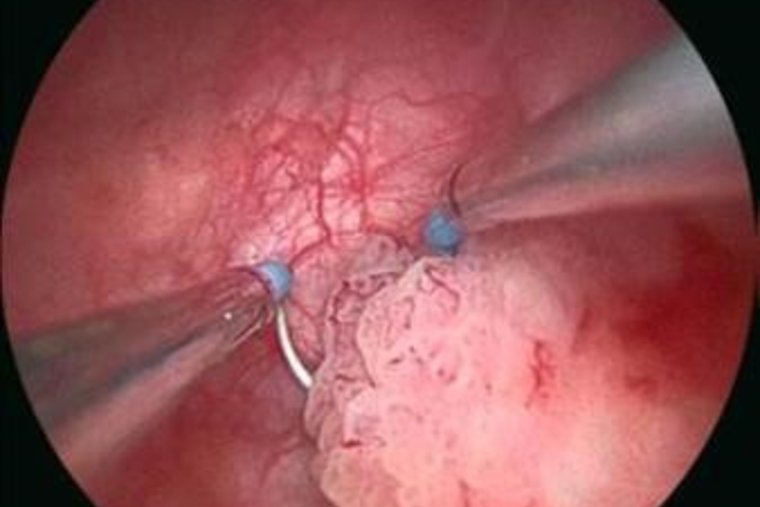
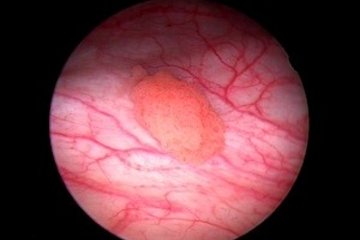
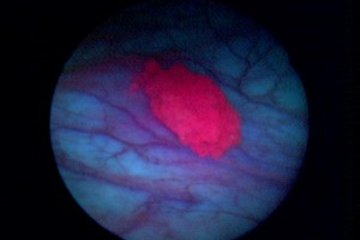
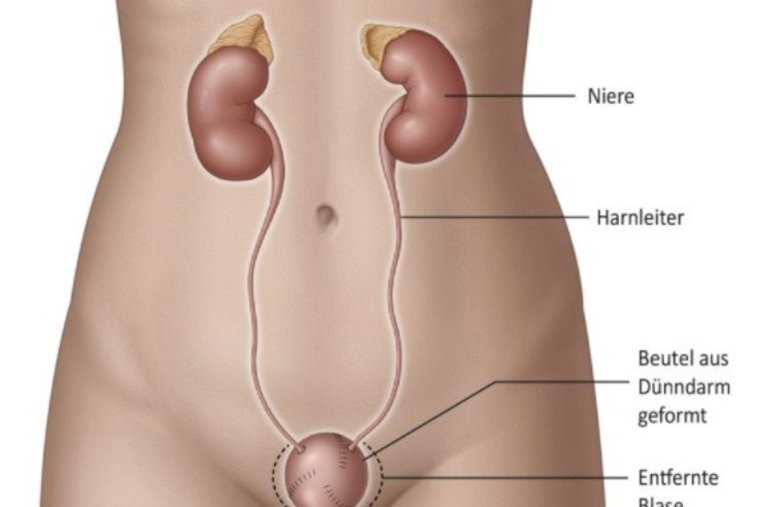
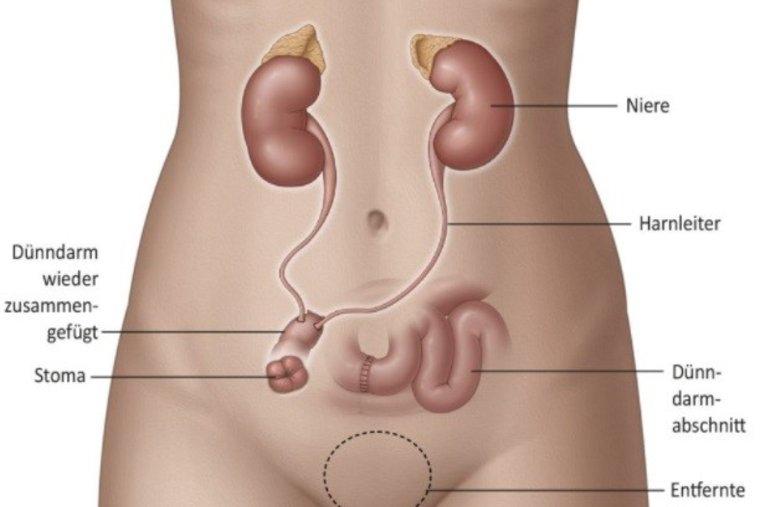
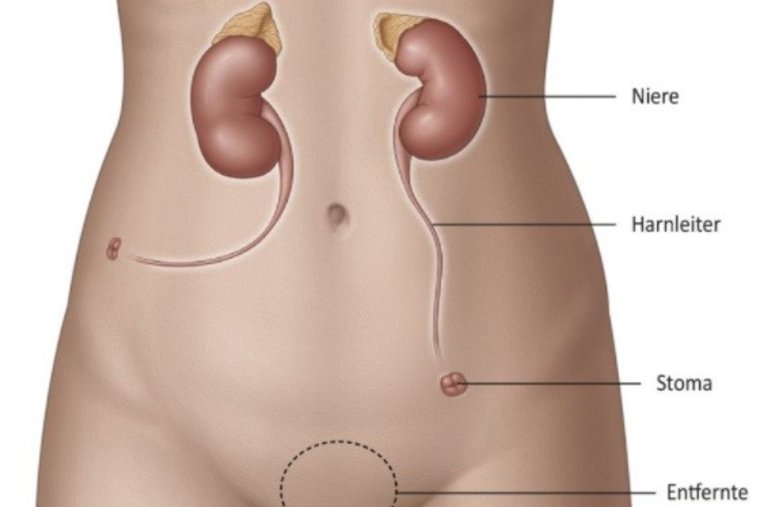
In der Klinik für Urologie im Loretto-Krankenhaus stellt die Behandlung des Harnblasenkarzinoms einen besonderen Schwerpunkt dar. Unser oberstes Ziel ist es, Patienten von der Erkrankung zu heilen – und dabei nach Möglichkeit die Harnblase zu erhalten. Dabei sind wir ein eingespieltes Team aus unterschiedlichsten Fachrichtungen – mit höchster ärztlicher und pflegerischer Kompetenz aus Urologie, Onkologie, Anästhesie, Strahlentherapie, Radiologie, Pathologie und Physiotherapie. Mit der Stomatherapie sowie mit Selbsthilfegruppen sind wir hervorragend vernetzt, um unseren Patienten in jeder Situation die optimale Therapie anbieten zu können. Denn die erfolgreiche Behandlung des Harnblasenkarzinoms ist immer eine Mannschaftsleistung!
Das Harnblasenkarzinom ist in Deutschland die fünfthäufigste bösartige Tumorerkrankung. Jedes Jahr wird bei über 22.000 Männern und bei über 7.000 Frauen in Deutschland diese Diagnose gestellt. Etwa die Hälfte der Harnblasenkarzinome tritt bei Rauchern auf, aber auch andere Faktoren wie z.B. langfristiger Kontakt mit Lösungsmitteln oder chronische Entzündungen in der Harnblase können ein Harnblasenkarzinom verursachen.
Auch wenn die meisten Harnblasentumore bei der Erstdiagnose oberflächlich wachsen und das Leben der Betroffenen nicht unmittelbar bedrohen, sind zuletzt in Deutschland jedes Jahr etwa 6.000 Menschen an Harnblasenkrebs gestorben. Das Harnblasenkarzinom hat eine erhebliche Neigung, nach einer erfolgreichen Therapie wieder aufzutreten oder fortzuschreiten, weshalb regelmäßige Kontrolluntersuchungen von besonderer Bedeutung sind.